
16 Junho 2017
A população portuguesa tem deficiência em vitamina D: mito ou realidade?
Embora Portugal seja um dos países da Europa com mais sol, a realidade é que a população portuguesa apresenta deficiência em vitamina D. Esta acentua-se no Inverno, quando a exposição solar é menor.
Leia este artigo de opinião para perceber quais as causas e como prevenir a deficiência em vitamina D.
Leia este artigo de opinião para perceber quais as causas e como prevenir a deficiência em vitamina D.
O que é a Vitamina D?
A vitamina D funciona como uma hormona, assumindo um papel essencial em vários processos biológicos, tais como na regulação do metabolismo do cálcio e fósforo e da função muscular. A deficiência em vitamina D é, atualmente, considerada um problema de Saúde Pública, devido à sua elevada prevalência e às implicações clínicas que acarreta (1, 2, 3, 4).
Quais as consequências da deficiência em Vitamina D?
A consequência mais frequente da deficiência em vitamina D é a osteoporose, bem como o risco aumentado de ocorrência de fraturas ósseas. Défice em vitamina D está também associado a um maior risco de desenvolvimento de infeções, cancro, doenças autoimunes, doença cardiovascular e diabetes mellitus do tipo 1. As crianças podem apresentar raquitismo, deformações ósseas graves e atraso no crescimento (1, 2, 3, 4, 5).
A consequência mais frequente da deficiência em vitamina D é a osteoporose, bem como o risco aumentado de ocorrência de fraturas ósseas. Défice em vitamina D está também associado a um maior risco de desenvolvimento de infeções, cancro, doenças autoimunes, doença cardiovascular e diabetes mellitus do tipo 1. As crianças podem apresentar raquitismo, deformações ósseas graves e atraso no crescimento (1, 2, 3, 4, 5).
O que influencia as concentrações de Vitamina D?
Vários fatores influenciam as concentrações de vitamina D no organismo, nomeadamente a latitude da zona geográfica, a estação do ano, a superfície corporal exposta à luz solar e a duração da exposição, a pigmentação da pele (indivíduos de raça negra necessitam de maior exposição solar do que os indivíduos de pele clara) e a idade (a capacidade de produção de vitamina D nos idosos é inferior à de um adulto jovem saudável) (1, 2, 6).
Quais as fontes de Vitamina D?
A principal fonte de vitamina D é a sua produção através da pele, após exposição solar, entre15 a 20 minutos. Outra fonte de vitamina D são os alimentos. Exemplos de alimentos ricos em vitamina D são o peixe gordo, como o salmão, cavala e arenque, os ovos ou os produtos lácteos. No entanto, a alimentação por si só não é suficiente para satisfazer as necessidades do organismo em vitamina D (1, 5, 7).
Que alternativas existem para corrigir terapeuticamente a deficiência em Vitamina D?
Os suplementos de vitamina D (700-800 UI/ dia em pessoas idosas) são uma boa opção para corrigir os défices de vitamina D e beneficiar dos seus efeitos biológicos. Estes permitem colmatar o facto da maioria da população ter pouca exposição solar, como consequência de o trabalho laboral ser sobretudo no interior de edifícios e, aquando da exposição solar, ser recomendável a utilização de proteção solar, o que afeta a produção de vitamina D pela pele (1, 8).
Existem evidências para suplementação de vitamina D durante a gravidez?
De acordo com as guidelines mais recentes da Organização Mundial de Saúde, a suplementação em vitamina D durante a gravidez não é recomendada como medida preventiva de pré-eclampsia e suas complicações, devendo-se privilegiar um aporte nutricional adequado e a exposição solar, de modo seguro. Em caso de deficiência comprovada, é justificável a suplementação em vitamina D de 200 UI (5 µg/ dia) (9, 10).
SAIBA MAIS…..
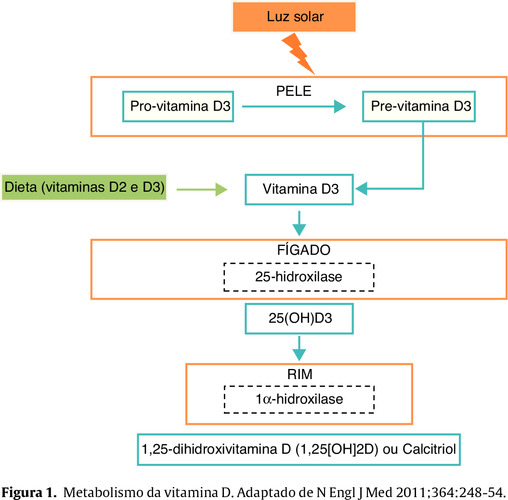
A vitamina D apresenta-se de duas formas: o colecalciferol (vitamina D3), sintetizada na pele a partir da exposição solar (radiação UV 290-315 nm) e o ergocalciferol (vitamina D2), proveniente de fontes alimentares. No entanto, via biossintética da vitamina D3 é a mais relevante (1, 2, 11).
A síntese de vitamina D3 (Figura 1) é variável, sendo influenciada por diversos fatores, inclusive ambientais, hormonais, genéticos e nutricionais, que afetam os níveis plasmáticos de vitamina D (1, 2).
A vitamina D exerce diversos efeitos pleiotrópicos (Figura 2), a nível ósseo e extra-ósseo, essenciais na manutenção dos níveis de cálcio sérico, da função muscular e equilíbrio, regulação da imunidade inata, na diminuição da incidência de diversas neoplasias (colón, mama e próstata), e prevenção de doença cardiovascular, doença mental, esclerose múltipla, artrite reumatoide e diabetes mellitus do tipo 1 (1, 5, 12).
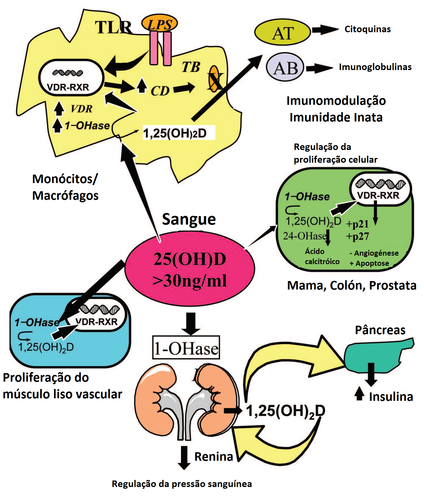
Figura 2: Metabolismo da 25-hidroxi-vitamina D [25(OH)D] a 1,25-diidroxi-vitamina D [1,25(OH)2D] na manutenção de funções não-esqueléticas.
Quando os monócitos/ macrófagos são estimulados através dos recetores toll-like 2/1 (TLR2/1) por agentes infeciosos tais como Mycobacterium tuberculosis (TB) ou seus lipopolissacarídeos (LPS), aumentam a expressão do recetor da vitamina D (VDR) e da enzima1α-hidroxilase (1-OHase). Concentrações de 25(OH)D > 30 ng/mL fornecem substrato adequado para a 1-OHase a converter em 1,25(OH)2D. 1,25(OH)2D a nível nuclear aumenta a expressão de catelicidina, a qual promove a imunidade inata e induz a eliminação dos agentes infeciosos tais como o TB. Provavelmente a 1,25(OH)2D produzida nos monócitos/ macrófagos é libertada, atuando localmente sobre os linfócitos T (AT) e B (AB) ativados, os quais regulam a síntese de citoquinas e imunoglobulinas, respetivamente. Níveis de 25(OH)D ± 30 ng/mL reduzem o risco de ocorrência de várias neoplasias. Admite-se que a produção local de 1,25(OH)2D no tecido mamário, cólon, próstata, e em outros tecidos regula a expressão de genes que controlam a proliferação celular. Após a 1,25(OH)2D exercer a sua função de manutenção da proliferação e diferenciação celular normal, ocorre a indução da 24-hidroxilase (24-OHase). Esta enzima aumenta o metabolismo da 1,25(OH)2D, convertendo-a em ácido calcitróico, o qual é biologicamente inativo. A glândula paratiroide tem atividade 1-OHase, e a produção local de 1,25(OH)2D inibe a expressão e a síntese de paratormona (PTH). A produção renal de 1,25(OH)2D atinge a circulação, sendo capaz de diminuir a produção de renina nos rins e de estimular a secreção de insulina nas células β do pâncreas [readaptado a partir da referência (2)].
Em quadros de insuficiência crónica de vitamina D ocorre hiperparatiroidismo secundário, com consequente aumento do turnover ósseo, conduzindo à perda de massa óssea (8).
Parece existir “consenso” de que valores plasmáticos de 25-hidroxi-vitamina D inferiores a 30 ng/mL indicam um défice relativo de vitamina D (1, 2).
O doseamento de 25-hidroxi-vitamina D é o marcador que melhor reflete as reservas fisiológicas de vitamina D, ao contrário da sua forma ativa1,25-diidroxi-vitamina D, com um tempo de semivida muito curto (1).
No Laboratório de Análises Clínicas da SCMVC, o ensaio padronizado determina as duas formas de 25-hidroxi-vitamina D biologicamente relevantes, a 25-hidroxi-vitamina D3 e D2, utilizando a metodologia de imunoensaio quimioluminescente. Deste modo, garantimos a mensuração dos níveis plasmáticos totais em 25-hidroxi-vitamina D de forma exata.
Por todos os aspetos acima mencionados, faça o doseamento da 25-hidroxi-vitamina D e verifique se tem deficiência em vitamina D.
Quando os monócitos/ macrófagos são estimulados através dos recetores toll-like 2/1 (TLR2/1) por agentes infeciosos tais como Mycobacterium tuberculosis (TB) ou seus lipopolissacarídeos (LPS), aumentam a expressão do recetor da vitamina D (VDR) e da enzima1α-hidroxilase (1-OHase). Concentrações de 25(OH)D > 30 ng/mL fornecem substrato adequado para a 1-OHase a converter em 1,25(OH)2D. 1,25(OH)2D a nível nuclear aumenta a expressão de catelicidina, a qual promove a imunidade inata e induz a eliminação dos agentes infeciosos tais como o TB. Provavelmente a 1,25(OH)2D produzida nos monócitos/ macrófagos é libertada, atuando localmente sobre os linfócitos T (AT) e B (AB) ativados, os quais regulam a síntese de citoquinas e imunoglobulinas, respetivamente. Níveis de 25(OH)D ± 30 ng/mL reduzem o risco de ocorrência de várias neoplasias. Admite-se que a produção local de 1,25(OH)2D no tecido mamário, cólon, próstata, e em outros tecidos regula a expressão de genes que controlam a proliferação celular. Após a 1,25(OH)2D exercer a sua função de manutenção da proliferação e diferenciação celular normal, ocorre a indução da 24-hidroxilase (24-OHase). Esta enzima aumenta o metabolismo da 1,25(OH)2D, convertendo-a em ácido calcitróico, o qual é biologicamente inativo. A glândula paratiroide tem atividade 1-OHase, e a produção local de 1,25(OH)2D inibe a expressão e a síntese de paratormona (PTH). A produção renal de 1,25(OH)2D atinge a circulação, sendo capaz de diminuir a produção de renina nos rins e de estimular a secreção de insulina nas células β do pâncreas [readaptado a partir da referência (2)].
Em quadros de insuficiência crónica de vitamina D ocorre hiperparatiroidismo secundário, com consequente aumento do turnover ósseo, conduzindo à perda de massa óssea (8).
Parece existir “consenso” de que valores plasmáticos de 25-hidroxi-vitamina D inferiores a 30 ng/mL indicam um défice relativo de vitamina D (1, 2).
O doseamento de 25-hidroxi-vitamina D é o marcador que melhor reflete as reservas fisiológicas de vitamina D, ao contrário da sua forma ativa1,25-diidroxi-vitamina D, com um tempo de semivida muito curto (1).
No Laboratório de Análises Clínicas da SCMVC, o ensaio padronizado determina as duas formas de 25-hidroxi-vitamina D biologicamente relevantes, a 25-hidroxi-vitamina D3 e D2, utilizando a metodologia de imunoensaio quimioluminescente. Deste modo, garantimos a mensuração dos níveis plasmáticos totais em 25-hidroxi-vitamina D de forma exata.
Por todos os aspetos acima mencionados, faça o doseamento da 25-hidroxi-vitamina D e verifique se tem deficiência em vitamina D.
Dr. Ricardo Silva - Especialista em Análises Clínicas
Referências:
1. Alves M, Bastos M, Leitão F, Marques G, Ribeiro G, Carrilho F. Vitamina D-importância da avaliação laboratorial. Revista Portuguesa de Endocrinologia, Diabetes e Metabolismo. 2013;8(1):32-39.
2. Wacker M, Holick MF. Sunlight and vitamin D. A gobal perspective for health. Dermato-Endrocinology. 2013;5(1):51-108.
3. Santiago T, Rebelo M, Porto J, Silva N, Vieira J, et al. Hipovitaminose D em doentes internados num serviço de medicina interna. Acta Médica Portuguesa. 2012;25(2):68-76.
4. Santos M, Fernandes V, Garcia F M. Carência de vitamina D numa população hospitalar: uma fotografia pela perspectiva laboratorial. Acta Médica Portuguesa. 2015; 28(6):726-734.
5. Pludowski P, Karczmarewicz E, Bayer M, Carter G, Chlebna-Sokól D, Czech-Kowalska J, et al. Pratical guidelines for the suplementation of vitamin D and the treatment of deficit in central europe-recommended vitamin D intakes in the general population and groups at risk of vitamin D deficiency. Endokrynologia Polska. 2013;64(4):319-327.
6. Cashman K, Dowling K, Skrabakova Z, Gonzalez-Gross M, Valtuena J, et al. Vitamin D deficiency in Europe: pandemic? The American Journal of Clinical Nutrition. 2016;103:1033-1044.
7. Teixeira D, Pestana D, Calhau D, Vicente L, Graça P. Alimentação e nutrição na gravidez. Programa Nacional para a Promoção da Alimentação Saudável: Direção-Geral da Saúde. 2015:1-27.
8. Orientação técnica sobre suplemento de cálcio e vitamina D em pessoas idosas. Direcção-Geral da Saúde. 2008.
9. Guideline: Vitamin D supplementation in pregnant women. World Health Organization. 2012:1-24.
10. WHO recommendations on antenatal care for a positive pregnancy experience. World Health Organization. 2016:1-152.
11. Caquet R. Guia prático Climepsi de análises clínicas. Climepsi Editores. 2014.
12. Silva L, Freitas JM, Sampaio L, Terroso G, Pinto JÁ, Veludo V, et al. Níveis séricos de vitamina D em portugueses com fraturas de fragilidade. Acta Reumatológica Portuguesa. 2010;35:352-357.






